Hormonbalance zwischen Gehirn und Leber

Massives Übergewicht zu reduzieren beziehungsweise gar nicht erst aufzubauen, ist die wichtigste präventive Maßnahme gegen Stoffwechselerkrankungen wie Diabetes Typ 2 oder eine Fettleber. Die Zusammenhänge sind meist bekannt, die Umsetzung fällt vielen Menschen im Land von Schnitzel und Mehlspeise schwer: Dauerhaft hochkalorische Ernährung gekoppelt mit zu wenig Bewegung bewirkt eine Gewichtszunahme.
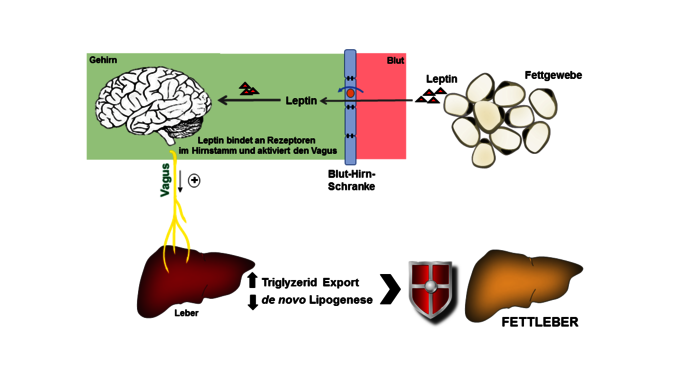
Um die Kalorienzufuhr im Körper in geordnete Bahnen zu lenken, arbeiten Hormone, Zentrales Nervensystem und Leber eng zusammen. Dass der Fettstoffwechsel vom Gehirn koordiniert und durch das Hormon Leptin entlang einer Verbindung von Hirn, Vagusnerv und Leber abgestimmt wird, konnte nun ein Team um Thomas J. Scherer mit Unterstützung des Wissenschaftsfonds FWF anhand von Versuchsreihen mit (überfütterten) Ratten und Mäusen zeigen. Nach dem Essen machen Leptin aus dem Fettgewebe, dessen Rezeptoren im Gehirn, der autonome Vagusnerv – der das Gehirn mit vielen wichtigen Organen und dem Darm verbindet – und die Leber ohne unser Zutun ihre Arbeit.
Fettleber: Nummer eins bei Lebererkrankungen
Im gesunden Organismus wird nicht sofort verwertbarer Blutzucker von der Leber in Fett umgewandelt, das als Energiereserve vom Fettgewebe abgenommen und gespeichert wird. Wenn das Fettgewebe krankhaft verändert ist oder an seine Kapazitätsgrenzen stößt, wird Fett in den Organen, unter anderem in der Leber selbst, eingelagert. In Österreich ist die nicht-alkoholische Fettleber (NAFLD) die häufigste Lebererkrankung. Sie geht einher mit mehr Bauchumfang, erhöhtem Blutzucker, erhöhten Blutfetten, höherem Blutdruck und einer Insulinresistenz, was auch als metabolisches Syndrom bezeichnet wird. Medikamente, um die Fettleber gezielt zu behandeln, gibt es noch nicht. Thomas Scherer, Internist an der Abteilung für Endokrinologie und Stoffwechsel am Allgemeinen Krankenhaus Wien betont, dass die nicht-alkoholische Fettleber (NAFLD) in den westlichen Industriestaaten in absehbarer Zeit die Hepatitis C als führende Vorerkrankung für Lebertransplantationen ablösen wird.
Den Fettstoffwechsel ganzheitlich abbilden
Das Hormon Leptin wird im Fettgewebe produziert und durchdringt die restriktive Blut-Hirn-Schranke. Es wird sogar aktiv durch einen Transportkanal befördert und bindet im Gehirn an Rezeptoren. Dort gibt Leptin neben dem Sättigungsgefühl auch Auskunft über die Fettmasse und kurbelt den Export von Triglyzeriden (Nahrungsfetten) aus der Leber mit Zieldestination Fettgewebe an. Dieses Signal zur Entfettung wird im funktionierenden Regelkreis über den Vagusnerv des autonomen Nervensystems an die Leber weiteregegeben. Krankhaft übergewichtige Menschen mit Fettleber haben zwar einen erhöhten Leptinspiegel im Blut, aber das Signal zur Entfettung kommt vermutlich im Gehirn nicht an. Der Regelkreis der Hirn-Vagusnerv-Leber-Achse ist gestört.
„Wir erforschen den Fettstoffwechsel ganzheitlich, nicht auf ein einzelnes Organ fixiert, und betrachten die Interorgan-Kommunikation dazu. Wenn wir die Signalwege besser kennen, lassen sich daraus vielleicht Therapieansätze ableiten. Wir konnten bereits wertvolle Daten aus Versuchen mit Modellorganismen gewinnen. In der laufenden klinischen Studie, die ebenfalls durch den FWF gefördert wird, vergleichen wir die Leberaktivität und Leptinregulation bei gesunden Menschen, bei Lebertransplantierten und bei Patientinnen und Patienten, die aufgrund einer seltenen Krankheit kein Fettgewebe (Lipodystrophie) haben“, erklärt der Projektleiter.
Leptinschalter im Hirn und Leberleitung
An der Medizinischen Universität Wien untersuchte das Team um Thomas Scherer zunächst Nagetiere. Ihnen wurde Leptin in verschiedene Hirnregionen injiziert und anschließend deren Leberfettstoffwechsel untersucht. In der laufenden klinischen Studie geht es um die Erforschung der Wirkung von Leptin und den Vergleich von Gesunden mit Lebertransplantierten, deren Organ keine gewachsene Nervenverbindung zu ihrem Gehirn hat, und Menschen, die krankheitsbedingt kein Leptin produzieren und eine extremen Ausprägung der Fettleber haben.
Entscheidend für das Gelingen ist die intensive Kooperation innerhalb von Abteilungen an der Medizinischen Universität in Wien sowie mit Kliniken in Leipzig (Deutschland) und Pisa (Italien). Bei der Aufklärung der physiologischen Prozesse kommt mit dem 7-Tesla Magnetom aus Wien auch modernste Technologie zum Einsatz. Mittels dieser hochauflösenden Magnetresonanz-Tomografie und Bluttests kann die Leberfunktion, der Fettgehalt und die Triglyzerid-Zusammensetzung gleichzeitig untersucht werden – mit und ohne Leptingabe.
Zur Person
Thomas Scherer ist assoziierter Professor an der Medizinischen Universität Wien und forscht an der Abteilung für Endokrinologie und Stoffwechsel. Davor war er als Postdoc an der Icahn School of Medicine at Mount Sinai in New York City tätig. Seine Arbeitsgruppe beschäftigt sich mit dem Einfluss des zentralen Nervensystems auf den Energie-, Glukose- und Fettstoffwechsel. Er ist der Leiter der Ambulanz für Angeborene Stoffwechselerkrankungen im Erwachsenenalter. Aktuell führt Scherer eine klinische Studie mit Mitteln des FWF durch.
Publikationen
T. Hackl, C. Fürnsinn, C. M, Schuh et al.: Brain leptin reduces liver lipids by increasing hepatic triglyceride secretion and lowering lipogenesis, in: Nature Communications Vol. 10, 2717, 2019
Scherer, C. Lindtner, J. O’Hare et al.: Insulin Regulates Hepatic Triglyceride Secretion and Lipid Content via Signaling in the Brain, in: Diabetes Jun; 65(6): 1511-1520, 2016
Scherer, P.Wolf, S. Smajis et al.: Chronic Intranasal Insulin Does Not Affect Hepatic Lipids but Lowers Circulating BCAAs in Healthy Male Subjects, in: The Journal of Clinical Endocrinology & Metabolism, Vol. 102, Issue 4, 2017





